Vše, co potřebujete vědět
O spánku
Trápí vás chrápání?
V Inspamedu víme, jak úspěšně léčit poruchy spánku.
- Spánková apnoe, chrápání
- Nespavost
- Nadměrná denní spavost
- Mikrospánek
- Léčba spánkových poruch
- Vyšetřovací metody
Obstrukční spánková apnoe (OSA)
Spánková apnoe je svými důsledky závážné onemocnění, postihující podle současných poznatků více než 1 milion obyvatel naší republiky. Svými typickými projevy, jakou jsou chrápání se zástavami dechu vede k nekvalitnímu spánku, který narušuje naše denní aktivity (nevyspalost, nižší výkonnost, mikrospánky, sexuální poruchy ad.)
Příznaky
Hlavním příznakem obstrukční spánková apnoe (OSA), pozorovaným okolím, ale často i samými pacienty, jsou opakující se se zástavy dechu (apnoe) během spánku, ukončované hlasitým zvukem, zachrápáním. Spánek je nekvalitní, většinou s několika probuzeními, spojenými často s nucením na močení (nykturie). Ráno při probuzení obtěžuje sucho v ústech, dominujícím pocitem je však neodpočastost a neosvěženost i po dostatečně dlouhém spánku.
Přes den převládá únava, snížená výkonnost, poklimbávání až usínání v klidu či při monotonní činnosti (čtení, sezení na poradě, mikrospánky při řízení), u těžší OSA i během aktivní činnosti. S uvedenými příznaky často souvisí i zhoršená nálada, potíže s erekcí, sníženým libidem a další problémy. OSA postihuje cca 10-20% populace, 2-3x častěji muže, zvláště středního a vyššího věku (neoficiálně se udává, že jím trpí zhruba polovina mužů ve věku nad 50 let).
Příčina onemocnění, důsledky
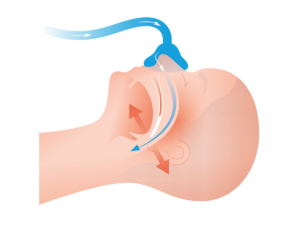
OSA je kromě mužského pohlaví spojena s nadváhou a obezitou, ke vzniku přispívá i kouření. U pacientů s OSA dochází hlavně z uvedených důvodů ke zmnožení tkání v oblasti kořene jazyka, měkkého patra a hltanu a dýchací cesty se zužují, během apnoí se dýchací cesty uzavírají (obrázek č. 1). Vzduch neproudí do plic, neokysličuje se krev.
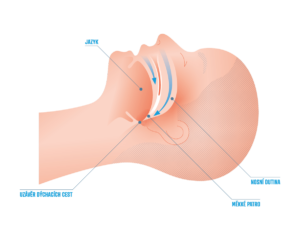
Obr. č.1. Uzávěr dýchacích cest během apnoe
Nedostatek kyslíku spouští v těle „poplachovou reakci“, která je ukončena krátkým probuzením s přechodným zvýšením srdeční aktivity a vzestupem krevního tlaku. Po několika vteřinách pacient opět usíná a probouzení většinou nezaznamená. Opakovaná mikroprobuzení zabraňují prohloubení spánku do stádií, která jsou nutná k regeneraci organismu a pocitu osvěžení (obrázek č. 2). Proto si pacienti stěžují na neosvěženost a únavu po ránu a poklimbávají přes den.
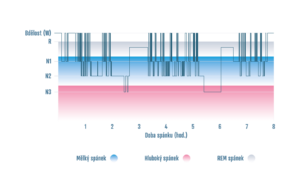
Obr. č.2. Hypnogram (grafický záznam spánkových stádií během noci) pacienta s obstrukční spánkovou apnoí
Hlavním zdravotním důvodem důvodem, proč musí být OSA léčena, je její příčinný stav k rozvoji onemocnění srdce a cév, hlavně hypertenze, poruchám srdečního rytmu, ischemické chorobě srdeční (ateroskleroza, infarkt myokardu), srdečnímu selhání, cévním onemocněním mozku ad.. V poslední době je intenzivně studován vliv opakovaných probuzení a poklesů hladiny kyslíku v krvi během apnoí na vznik metabolických poruch – cukrovky 2. typu, poruch lipidového matobolismu (dyslipidemie), nealkoholické steatozy jater a dalších.
Léčba
Léčba OSA se řídí počtem apnoických pauz za hodinu spánku – tzv apnoe-hypopnoe indexem – AHI. K jeho zjištění je třeba provést polygrafické nebo polysomnografické vyšetření v našem zařízení.
Za známku nemoci se považuje 5 zástav dechu za hodinu spánku, se stoupajícím počtem apnoí stoupá zdravotní riziko. U lehčích případů připadá v úvahu po pečlivém ORL vyšetření chirurgická léčba v oblasti měkkého patra či kořene jazyka. U těžších případů (více jak 15 apnoí za hodinu) je suverénní metodou léčba pomocí trvalého přetlaku v dýchacích cestách (CPAP) (obrázek č. 3).

Obr. č. 3. Léčba trvalým přetalkem v dýchacích cestách
Pomocí přístroje a nosní masky je v dýchacích cestách vytvářen přetlak, zabraňuje popisovanému uzávěru dýchacích cest a udržuje je průchodné (obrázek č. 4).
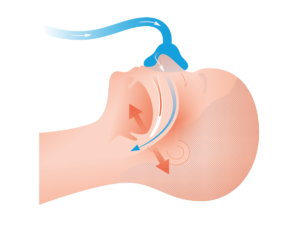
Obr. č. 4. Princip léčby trvalým přetlakem v dýchacích cestách
Podívejte se, jak probíhá nastavení léčby (titrace CPAP)
Spánek se tak může nerušeně prohloubit (obrázek č. 5). Výsledkem je vymizení udávaných příznaků. Léčba je dobře tolerována i přes mnohdy prvotní negativní reakce pacienta.
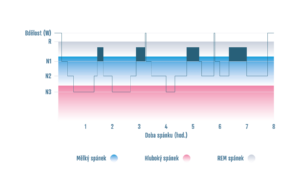
Obr. č. 5. Hypnogram zdravého člověka
Závěrem
Z předložených faktů vyplývá nutnost léčby OSA. Prvotní příčinou bývá nejčastěji nespokojenost ložnicového partnera s hlasitým chrápáním. Socioekonomické důsledky (únava, nevýkonnost, usínání, špatná nálada, zvýšené riziko úrazů, mikrospánky) a zdravotní důsledky (kardiovaskulární a metabolické riziko) předurčují onemocnění k bezodkladnému řešení, zvláště když nepatří k medicínsky nejsložitějším a nejnákladnějším a pro pacienta přináší rychlý efekt.
Insomnie - nespavost
Postihuje v různých formách více než třetinu populace. Je vyvolána různými vlivy. Největší vliv má náš styl života, v němž stále větší roli hraje stres. Včasným odhalením příčin dokážeme nespavost zvládnout nebo ji alespoň potlačit na přijatelnou mez.
Projevy onemocnění, výskyt
Nespavost se projevuje neschopností spánek navodit a spánek udržet, tj. prodlouženým usínáním opakovanými probuzeními a časným buzením nad ránem. Důsledkem nekvalitního a nedostatečného spánku je ranní nevyspalost a neodpočatost, přes den převládají únava, horší nálada, podrážděnost, různé tělesné stesky a náš výkon není optimální. Nespavost tak významně ovlivňuje kvalitu našeho života.
S nějakou formou nespavosti se setkal téměř každý z nás. Akutní nespavostí (obtíže méně než 3x do týdne) trpí až 20% jedinců, chronické problémy (obtíže častěji než 3 dny v týdnu po dobu minimálně 3 měsíců) postihují kolem 10–15 % populace.
Příčiny onemocnění, důsledky
Jednou z nejčastějších příčin nespavosti je stres. To, že organismus reaguje na nepříjemnou událost nespavostí není neobvyklé. Po jejím odeznění by se však měl stav navrátit do normálních kolejí. Pokud k tomu nedojde, stává se člověk nespavcem. Dochází k upevnění nesprávných spánkových návyků, které napomáhají k dalšímu rozvoji nespavosti. Ta může být vyvolána i jiným onemocněním (bolest, deprese, …) a v takovém případě je nutné se zaměřit i na jeho léčbu. U části pacientů jsou příčiny nespavosti kombinované.
Diagnostika a léčba
V diagnostice nespavosti je základem anamestický pohovor s lékařem. Během něj je rozhodnuto o provedení polysomnografického vyšetření, které vyloučí podezření na jinou poruchu spánku projevující se nespavostí, např. syndrom neklidných končetin-periodické pohyby končetinami ve spánku, spánkovou apnoi ad.. V léčbě nespavosti se kromě dodržování pravidel správné spánkové hygieny uplatňují hypnotika, která jsou určena hlavně pro případy akutní nespavosti, a psychoterapie, nejčastěji kognitivně-behaviorální terapie.
Závěr
Nespavost je závažným zdravotním i společenským problémem. Její příznaky ovlivňují kvalitu našeho života a též i zdravotní stav (častější výskyt psychatrických onemocnění, onemocnění srdce a cév ad.), podílí se významně na nehodovosti, snížení pracovního výkonu apod.. Včasné řešení je důležité ke zmírnění uvedených důsledků.
Nadměrná denní spavost (NDS)
Nadměrná denní spavost (NDS) je definována neschopností udržet během dne nepřetržitě bdělost. Jako hlavní nebo jeden z významných příznaků je NDS přítomna u většiny poruch spánku a bdění, ale též i u jiných chorob:
Nejčastější choroby s výskytem nadměrné denní spavosti
Poruchy spánku – obstrukční spánková apnoe (OSA), narkolepsie, poruchy spánku při směnném provozu, jet-lag, syndrom neklidných končetin (RLS), periodické pohyby končetinami (PLMD)
Neurologická onemocnění – neurodegenerativní onemocnění, roztroušená skleróza, epilepsie, nádory, zánětlivá onemocnění
Psychiatrická onemocnění – deprese, úzkostné poruchy, schizofrenie, posttraumatická stresová choroba
Interní choroby – chronické srdeční selhání, anemie, jaterní, ledvinné selhání, nádorová onemocnění, astma, chronická obstrukční plicní choroba, medikace – antidepresiva, anxiolytika, antiepileptika, analgetika, drogy, alkohol
Výskyt
NDS postihuje až 20% populace, výskyt trvale narůstá hlavně díky změně životního stylu, měnícímu se rozložení pracovní doby apod. Roli hrají i další faktoy, které mohou mít vliv na rozvoj spánkových onemocnění, jako je např. obezita.
NDS a dopravní nehody
NDS je spojena se zvýšeným rizikem dopravních nehod včetně nehod s tragickými následky. Podle statistických údajů z USA jsou až 3% nehod způsobeny ospalostí. Počty řidičů, kteří udávají usnutí za volantem, jsou však výrazně vyšší (vědecké studie udávají široké rozpětí mezi 6 a 57%).
Diagnostika
V diagnostice NDS je základem pečlivá anamnéza, tedy vyšetření lékařem. Ke stanovení tíže NDS se užívají sebehodnotící škály (např. Epworthská škála spavosti – ESS) a objektivní testy (test mnohočetné latence usnutí – MSLT a test udržení bdělosti – MWT.
Upraveno podle: Pretl M. Obstrukční spánková apnoe s nadměrnou denní spavostí jako rizikový faktor usnutí při řízení ve světle zdravotní způsobilosti řídit motorová vozidla. Neurol Praxi 2019; 20 (5):373-376
Mikrospánek
Mikrospánek trvá 3 až 15 sekund. Po této době dojde buď k probuzení či usnutí. Hlavní příčinou mikrospánku je nekvalitní spánek v noci, který neosvěží a často působí nadměrnou denní spavost. Kromě porušování životosprávy, kdy chodíme například pozdě spát (zvláště po večírku s alkoholem) nebo ráno dříve vstáváme, je nekvalitní spánek působen jeho poruchami. Na prvním místě je obstrukční spánková apnoe (OSA), kterou trpí až 10 % populace, především muži středního a vyššího věku s nadváhou či obezitou. Během dne je jednou z hlavních příčin mikrospánku nedostatečný odpočinek po náročném průběhu dne, celodenním sportování apod. Jednotlivé faktory se mohou kumulovat a kombinace jednotlivých vlivů může značně zvýšit riziko nehodovosti.
Mikrospánek a řízení
Pokud je mikrospánkem postižen řidič, tak při samotném probuzení může reagovat zmatečně, panicky a právě tato fáze probuzení může vést k nehodám. Ve většině případů samotnému mikrospánku předchází opakované snížení pozornosti, zvýšená únava a ospalost, jež má individuální projevy. Řidiči mohou mít pomalejší reakce na vnější podněty (např. opožděné přepnutí dálkových světel), rozmazané vidění, zhoršenou orientaci, problémy se zpracováním informací, zhoršený úsudek či se mohou naopak chovat agresivně. To vše působí zvýšenou nehodovost.
Mikrospánek a dopravní nehody
V posledních letech je podle zveřejněných statistik Policie ČR (PČR) únava či usnutí označována jako přímá příčina dopravních nehod v necelých tisíci případech (tj. přes 1% ze všech nehod). Ve skutečnosti se však únava podílí i na jiných příčinách dopravních nehod, jakými mohou např. být nevěnování se řízení vozidla, nedání přednosti v jízdě a dalších. To bohužel oficiální statistiky PČR dostatečně nepostihují. Oproti tomu, podle údajů z USA je, až 20% nehod způsobeno v důsledku únavy a ospalosti, na vrub zmíněných obtíží jde 1 ze 3 dálničních nehod. Riziko nehody u unaveného řidiče je stejně velké jako při řízení pod vlivem alkoholu.
Denní doba a mikrospánek
Nejrizikovější doby jsou v průběhu noci, kdy je naše tělo nastaveno „na spánek“ a v pozdním odpoledni, kdy se většina lidí vrací z práce, je unavena po celém dni a je nutno věnovat další pozornost řízení vozidla.
Rizikové skupiny
Nejrizikovějšími skupinami jsou
- nedostatečně vyspalí a odpočinutí – obecně lze říci, že 6 hodin spánku nebo méně ztrojnásobuje riziko, každý člověk má svou individuální potřebu spánku
- mladí muži do 26 let – tato skupina více riskuje, žije čilým společenským životem a nevěnuje dostatečnou pozornost spánkové hygieně
- lidé pracující na směny či více jak 60 hodin týdně
- profesionální řidiči
- lidé s neléčenými poruchami spánku
– např. s OSA – u řidičů trpících touto chorobou je 7x vyšší riziko usnutí za volantem než u „normálního“ řidiče
– nespavostí
Kam se obrátit při potížích se sníženou bdělostí přes den
V případě potíží s nekvalitním spánkem a zhoršenou denní bdělostí je nutné se obrátit na nejbližší specializované pracoviště. V současné době bohužel neexistují vyšetření, která by jednoznačné stanovili riziko mikrospánku. Úspěšná léčba poruch spánku by však měla riziko mikrospánku eliminovat.
Léčba spánkových poruch
Zahájení účinné léčby spánkové apnoe sníží a potenciálně eliminuje zdravotní problémy, jako je chrápání, ospalost, nedostatek energie a nedostatečná pozornost při řízení. Většina pacientů se spánkovou apnoí, kteří léčbu úspěšně podstoupili, pocítí nárůst energie, zdravější duševní postoj a uspokojení z pravidelného kvalitního nočního odpočinku.
Efektivní léčba může pomoci zmírnit jiné zdravotní problémy často spojené se spánkovou apnoí, jako je srdeční onemocnění, diabetes a obezita, či dokonce pomoci zamezit rozvoji takových problémů. Jednoduše řečeno může účinná léčba spánkové apnoe snížit zdravotní rizika, zvýšit hladinu energie přes den a pomoci cítit se opět dobře. Pokračováním pravidelné léčby spánkové apnoe činíte důležité rozhodnutí pro vaše zdraví, dobrý pocit i váš život.
CPAP

CPAP (kontinuální přetlak v dýchacích cestách) je přístroj, pomocí kterého léčíme těžší a těžkou spánkovou apnoi. Jedná se o přístroj, který vytváří přetlak v dýchacích cestách, zabraňuje tak jejich zúžení-kolapsu, tzn. apnoickým pauzám. Umožněním průchodnosti dýchacích cest po celou dobu spánku je zajištěno dostatečné okysličení krve během spánku a tím klidný a nepřerušovaný spánek, který je nutný k pocitu osvěženosti a výkonnosti přes den.
Podívejte se, jak probíhá nastavení léčby (titrace CPAP)
KBT
Hypnotika
Pokud trpíme trpíme nespavostí, musíme se v první řadě zamyslet nad naším stylem života, neboť jednou z nejčastějších vyvolávajících příčin nespavosti jsou naše prohřešky proti spánkové hygieně. K léčbě krátce trvající nespavosti (≤ 4 týdny) je podle doporučení vydaného Evropskou společností pro výzkum spánku (ESRS) vhodné podávat jednorázově nebo po nezbytnou dobu některé druhy hypnotik. V terapii déletrvající (chronické) nespavosti je na prvním místě doporučována psychoterapie. Nejlepší efekt dosahuje kognitivně behaviorální terapie (KBT). Pokud KBT není účinná nebo se na ní pacient nehodí, je na místě léčba pomocí léků – hypnotik. Ta by měla probíhat pod kontrolou odborníka na poruchy spánku – somnologa.
Podle Pretl M. Hypnotika v léčbě nespavosti. Klin Farmakol Farm 2019; 33(1): 38–42
Vyšetřovací metody
Na našich pobočkách provádíme následující vyšetřovací metody, které nám pomáhají určit povahu a vážnost vašeho onemocnění.
Polygrafické vyšetření
Polygrafické vyštření slouží k diagnostice poruch spánku, hlavně spánkové apnoe.
Průběh polygrafického vyšetření:
Na smluvený termín a danou hodinu se dostavíte do naší ambulance. Příprava před vyšetřením: je třeba provést osobní hygienu, neboť po nainstalování přístoje již hygienu nebudete moci daný večer provést.
V den vyšetření není možná konzumace alkoholu. U žen je požadavek, aby neměly nalakované nehty ani nehty gelové. Pokud nemáte nikoho, kdo by vás mohl od nás z ambulance dopravit domů, můžete využít MHD. Přístroj vás nijak v pohybu neomezuje, avšak pokud byste řídili motorové vozidlo, mohl by přístroj odvádět vaši pozornost, proto řízení motorového vozidla není povoleno.
Polygrafické vyšetření se provádí ambulantně, to znamená, že není-li domluveno jinak, přístroj od nás dostáváte přímo na tělo a odcházíte s ním domů.
Přehled snímaných parametrů:

Polysomnografické vyšetření
Vyšetření spánku ve spánkové laboratoři – kdy pomocí elektrod a čidel jsou snímány pro spánek důležité funkce po celou dobu záznamu (zpravidla od 22 do 6 hodin).
Průběh polysomnografického vyšetření:
Na smluvený termín a danou hodinu se dostavíte do naší ambulance, ubytujete se v pokoji, provedete osobní hygienu a převléknete se do pyžama.
Následně Vám laborant či laborantka nasadí všechny potřebné elektrody, pásy a další nezbytné pomůcky. Pak se přemístíte zpět do pokoje a jdete spát.
Veškeré podrobné informace o vyšetření najdete na instruktážním videu.
Přehled snímaných parametrů:
EEG - elektroencefalografie
Elektroencefalografie (EEG) je vyšetřovací metoda, která se používá ke sledování činnosti mozku.
Nejvíce přínosné je toto vyšetření pro pacienty po epizodách poruch vědomí, u nichž je potřeba posoudit možný vznik epilepsie. Dále se používá ke sledování již diagnostikovaných pacientů s epilepsií. Užívá se ke sledování pacientů s epilepsií. Jako pomocná metoda je přínosem u pacientů s bolestmi hlavy, poruchami paměti, poruchami bdělosti a dalšími nemocemi postihujícími centrální nervovou soustavu.
K vyšetření se používají snímací elektrody, které jsou umístěny v EEG čepicích. Čepice se navléká na hlavu. K elektrodám se aplikuje gel, který snižuje elektrický odpor pokožky hlavy při snímání povrchového napětí z povrchu hlavy. Vyšetření probíhá vleže na lůžku se zavřenýma očima. Během vyšetření je pacient opakovaně vyzván sestrou otevřít a zavřít oči, po dobu 2 minut usilovně dýchá nosem, 2 minuty ústy. Poté probíhá fotostimulace (pacient je při zavřených očích 2 minuty osvětlován blikavým světlem). V určitých případech se doplňuje EEG po spánkové deprivaci, kdy pacient před EEG vyšetřením nesmí spát – poučení dostane při objednání sestrou.
Při natáčení EEG jsou snímány elektrické potenciály vznikající činností mozku. Informace se po zesílení počítačově zpracovávají a převádí do křivek (elektroencefalogramu) na obrazovku EEG přístroje.
Jedná se o bezpečnou vyšetřovací metodu, lze ji provádět i těhotným a pacientům s kardiostimulátorem. Vyšetření je nebolestivé. Gel zanesený do vlasů časem zasychá a lze jej vyčesat.
Trvání vyšetření: běžně 20 minut, EEG po spánkové deprivaci 30 minut.
Před EEG vyšetřením doporučujeme:
Umýt si vlasy a nepoužít tužidlo, gel ani lak na vlasy
Večer před vyšetřením nebrat léky ovlivňující pozornost (pokud nejsou součástí pravidelné medikace)
Pacient by měl být řádně vyspalý a střízlivý
Není nutné vynechat pravidelně užívané léky
Není nutné měnit stravovací režim
